CITA ESTE TRABAJO
García Martínez A, Mateos Millán D, Morales Prado A, Gallego Gallegos MR. Hematoma intraduodenal y retroperitoneal tras biopsias duodenales. RAPD 2024;47(3):131-133. DOI: 10.37352/2024473.4
Introducción
Los hematomas intraduodenales (HID) son lesiones infrecuentes que se suelen objetivar en niños tras un traumatismo abdominal cerrado o en pacientes con factores de riesgo subyacentes como trastornos de la coagulación o tratamiento anticoagulante[1],[2]. También, aunque excepcionalmente, puede aparecer como complicación de procedimientos endoscópicos tanto diagnósticos como terapéuticos, aún en ausencia de estos factores de riesgo[2],[3].
Caso clínico
Se trata de un varón de 20 años sin antecedentes de interés que comenzó estudio de forma ambulatoria por dolor abdominal y diarrea crónica motivo por el que se realizó endoscopia oral tomándose biopsias duodenales con pinza estándar. Sin embargo, a las 8-12 horas aproximadamente de su realización comenzó con epigastralgia intensa que precisó de realización de TAC de abdomen urgente y se constató a nivel de duodeno, así como retroperitoneo derecho una colección de 12 x 6 x 10 cm compatible con hematoma. Durante su hospitalización se realizó ecografía de abdomen (Figura 1) con vistas a controles posteriores. Se decidió actitud conservadora de forma conjunta con cirugía y la evolución clínica, analítica y ecográfica fue favorable con dicho tratamiento. Por último, fue valorado por Hematología descartándose enfermedad hematológica o trastorno de la coagulación subyacente.
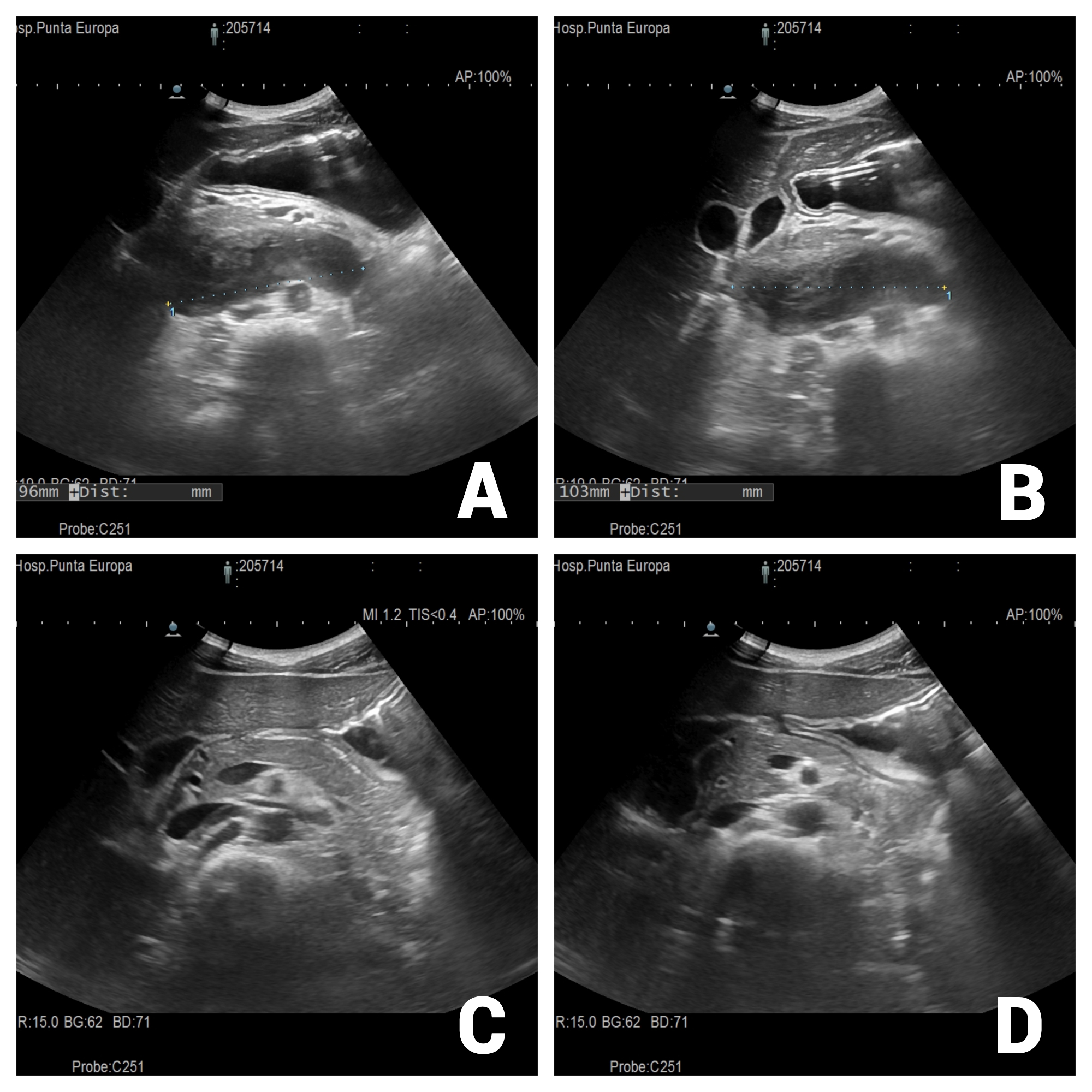
Figura 1
A y B se corresponden con imágenes ecográficas obtenidas durante el ingreso donde se identifica cámara gástrica dilatada, así como masa de contenido heterogéneo e hiperecogénico, morfología en “habichuela” y localización caudal al páncreas compatible con hematoma retroperitoneal. C y D son los controles ambulatorios tras el alta donde no se identifica ya el hematoma.
Discusión
La endoscopia digestiva alta es un procedimiento común con escasas complicaciones, siendo estas con más frecuencia la hemorragia, la perforación y los relacionados con la sedación, siendo muy rara la aparición de HID[2]. La tracción de la mucosa duodenal con la pinza endoscópica durante la biopsia puede separar una zona considerable de la misma con respecto a la pared duodenal, desgarrando los vasos intramurales. Por tanto, se ha sugerido que la pinza endoscópica no avance más de 3 cm más allá de la punta del endoscopio para agarrar la mucosa a fin de minimizar el cizallamiento[2],[4].
Los síntomas del HID incluyen dolor abdominal y vómitos que suelen aparecer dentro de las primeras 48 horas de las biopsias, aunque pueden aparecer hasta siete días después[1],[2]. También puede provocar colestasis o pancreatitis aguda por obstrucción de la papila duodenal[1].
Los hallazgos analíticos son inespecíficos y muestran disminución de la concentración de la hemoglobina[1]. El diagnóstico definitivo se puede llevar a cabo mediante pruebas de imagen (ecografía, tomografía axial computarizada o resonancia magnética) o endoscopia[1],[2]. Los hallazgos ecográficos son variables e incluyen una pared duodenal hipoecogénica engrosada, una masa próxima al duodeno de ecogenicidad variable, una lesión quística paravertebral que simula un pseudoquiste pancreático y una lesión polipoidea dentro de un asa distendida de intestino, haciendo difícil en ocasiones el diagnóstico de esta entidad mediante esta técnica. Además, la ecogenicidad de hematoma cambia sustancialmente con el paso del tiempo y puede asemejarse a un absceso, mostrando ecos internos en algunos casos[3],[5]. Sin embargo, una vez obtenido el diagnóstico la ecografía podría usarse para los controles evolutivos de los pacientes con HID, dado que está disponible en la mayor parte de los centros y evita el uso de radiación ionizante[1],[5].
El tratamiento es conservador en la mayor parte de las ocasiones, el cual consiste en ayuno, sueroterapia y aspiración nasogástrica[1],[2], obteniéndose la resolución del HID entre una y tres semanas tras su aparición[1],[6]. En caso de perforación o ausencia de mejoría con el manejo conservador está indicada la cirugía[1],[2].

 Descargar número completo
Descargar número completo Download full issue
Download full issue