Introducción
La ingesta de cáusticos constituye una urgencia médica que puede provocar un amplio espectro de lesiones, pudiendo ser algunas de ellas potencialmente graves a corto o largo plazo. Se calcula que esta entidad presenta una incidencia en torno a 38,7 casos por 100.000 habitantes, con una mortalidad del 1%-4% en países occidentales. El 80% de los casos ocurre en la población infantil, fundamentalmente por ingesta accidental, mientras que en la edad adulta la ingesta de cáustico es a menudo con intención autolítica[1].
Por cáustico se conoce a toda sustancia que produce la destrucción de los tejidos expuestos, al atacar a las membranas celulares, causando necrosis, pudiendo ser ésta coagulativa, en el caso de los ácidos, o por licuefacción, en el caso de los álcalis[2].
El valor de pH de la sustancia no es el único factor determinante de la extensión y gravedad de la lesión que se producirá en el tracto gastrointestinal. Existen otros factores que influyen, como son el volumen ingerido; la etiología de la ingesta (accidental o autolítica); forma de presentación de la sustancia (líquida o sólida), concentración y grado de viscosidad de la misma; duración del contacto y tiempo de tránsito, presencia o ausencia de comida o reflujo gastroesofágico[3].
Como pruebas inmediatas la analítica sanguínea con gasometría y la radiografía de tórax y abdomen son necesarias. La endoscopia digestiva alta es el "gold standard" para el diagnóstico, ya que nos permite conocer la extensión y gravedad de las lesiones, siendo la clasificación de Zargar de valor pronóstico (Tabla 1).
Tabla 1
Clasificación de Zargar
El objetivo de nuestro estudio es analizar una cohorte de pacientes sometidos a endoscopia digestiva alta urgente por ingesta de cáustico, describir los resultados de la técnica, así como el seguimiento y evolución clínica.
Material y métodos
Realizamos un estudio descriptivo retrospectivo en un periodo superior a cinco años (entre enero 2010 y mayo 2015). La cohorte de pacientes se obtuvo de la base de datos clínica, donde seleccionamos las exploraciones endoscópicas altas con carácter de urgencia que se realizaron en la Unidad de Endoscopias del Hospital Costa del Sol con la indicación de ingestión de cáustico. Se revisaron las historias clínicas de los pacientes, obteniendo características demográficas, intención de la ingesta y sustancia ingerida, así como comorbilidad psiquiátrica. Se revisó la clasificación de Zargar inicial y la necesidad de ingreso hospitalario, en cuyo caso se recogió el número de días de hospitalización y el tratamiento realizado. Los datos se recogieron en una base de datos de SPSS para su posterior análisis. Se realizó análisis descriptivo con medidas de posición (mediana y rango intercuartílico) para variables cuantitativas, y distribución de frecuencias para las cualitativas. Para la comparación de subgrupos de variables cualitativas dicotómicas se utilizó el test de la Chi-cuadrado por corrección de continuidad (y test de Fisher caso de frecuencias esperadas <5); y para comparación de medias se utilizó el test de U de Mann-Whitney. Se estableció el nivel de significación estadística en p<0,05.
Resultados
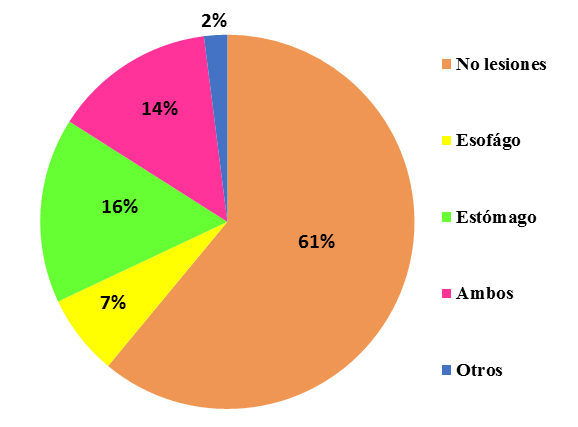
Se analizan 43 pacientes, 19 hombres y 24 mujeres, con una media de edad de 45,91 años. Presentaron lesión por cáustico el 39% (17/43). De ellos, el 7% tenía afectación de esófago, el 16% de estómago, el 14% esófago y estómago y el 2% lesión a otros niveles (Figura 1).
Se agrupó la afectación por localización y grado lesivo, el 55,6% de las esofagitis fueron leves (Zargar I-IIa) y el 44,4% fueron graves (IIb-III); mientras que el 64,3% de las gastritis fueron leves y el 35,7% graves. Considerando todas las localizaciones, de los 17 pacientes lesionados, 6 tuvieron lesiones consideradas graves (35,2%), un 13,9% de toda la cohorte.
En cuanto al cáustico ingerido, el 81% de los pacientes había ingerido álcalis y el resto ácido.
Al analizar la intención de la ingesta del corrosivo, en nuestra serie el 58,1% (n=25) de los pacientes ingirió el cáustico accidentalmente, mientras que el 41,9% (n=18) lo hizo con fin autolítico (13 mujeres y 5 hombres). De los pacientes con fin autolítico el 50% (n=9) padece una patología psiquiátrica y el 38% (n=7) había tenido intentos previos con el mismo método (Tabla 2).
Resumen de la cohorte de pacientes
| n=43 | ||
| SEXO | HOMBRES 19 | MUJERES 24 |
| EDAD | Media 45,91 años | |
| LESIÓN | 17/43→39% | |
| SUSTANCIA | 81% ÁLCALIS | 19% ÁCIDO |
| INTENCIÓN | 58,1% ACCIDENTAL | 41,9% AUTOLÍTICA - 50% patología psiquiátrica - 38% intención previa |
Del total de mujeres, el 54,2% lo ingirió con intención autolítica; mientras que solo el 26,3% de los varones lo hizo con este fin. La mediana de edad para la ingesta accidental (55 años; RI 37,5-65) es superior a la de la ingesta con fin autolítico (35,5 años; RI 22,2-47,5) (Tabla 3).
Tabla 3
Intención ingesta - características demográficas
| AUTOLÍTICO | ACCIDENTAL | ||
| SEXO | MUJERES | 54,2% | 45,8% |
| HOMBRES | 26,3% | 73,7% | |
| EDAD | 35,5 años (RI 22,2-47,5) | 55 años (RI 37,5-65) |
El 64,7% de los pacientes con lesiones precisó ingreso (n=11), con una estancia media hospitalaria de 5,59 días; precisando 4 de ellos nutrición artificial: 2 nutrición enteral (ambos con Zargar IIIa) y 2 nutrición parenteral (uno con Zargar IIIa y otro IIIb). En 3 de ellos se empleó antibioterapia (un paciente con Zargar IIb, uno IIIa y otro IIIb) y en 4 de ellos corticoides sistémicos (un paciente con Zargar I, dos pacientes con IIb y uno con IIIa).
Se han encontrado diferencias en cuanto a la necesidad de hospitalización en función de la clasificación de Zargar (p0,043) en la endoscopia inicial, siendo del 100% en los pacientes con lesión grave (Zargar IIb-III); precisando éstos mayor duración de ingreso (p0,009) y necesidad de uso de antibióticos (p0,029) y corticoides (p0,099). En 4 pacientes se realizó endoscopia digestiva alta de control.
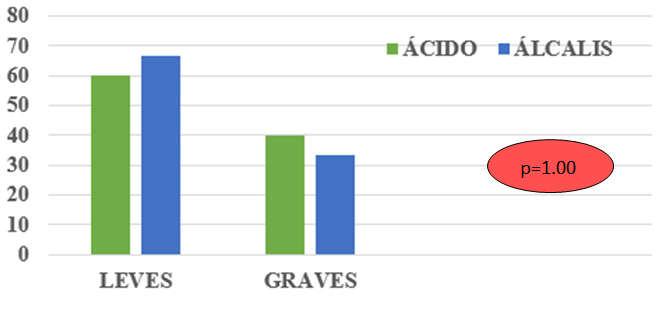
Intentamos correlacionar el grado lesivo en cuanto al tipo de sustancia ingerida, encontrando que la ingestión de ácido produjo un 60% de lesiones leves y un 40% de lesiones graves; mientras que la ingestión de álcalis produjo un 66,7% de leves y un 33,3% de graves; no hallándose diferencias estadísticamente significativas (p1,00) (Figura 2).
Asimismo, se estudió la relación entre el grado lesivo y la intención de la ingesta, encontrando que la ingesta accidental del cáustico provocó un 62,5% de lesiones leves y un 37,5% de lesiones graves; mientras que la ingesta con fin autolítico produjo un 66,7% de leves y un 33,3% de graves; no encontrándose diferencias estadísticamente significativas (p1,00).
En nuestra serie de pacientes (n=43) ninguno de ellos ha precisado tratamiento endoscópico ni quirúrgico, y ninguno ha fallecido por complicaciones derivadas de la ingesta de cáustico.
Discusión
Los ácidos cáusticos producen necrosis coagulativa, con formación de una escara que podría limitar la penetración de la sustancia y la profundidad de la lesión; por el contrario, los álcalis inducen necrosis por licuefacción debido a la disolución de proteínas y del colágeno, con saponificación de la grasa, penetrando más profundamente en los tejidos, favorecido por una mayor viscosidad y un tiempo de contacto más prolongado a través del esófago[2].
Inicialmente el daño del tejido es producido por una necrosis eosinofílica con tumefacción y congestión hemorrágica. La isquemia secundaria por la trombosis arteriolar y venular es la principal protagonista del daño, más que el propio efecto inflamatorio. Durante las dos primeras semanas tras la ingestión del cáustico es el periodo de riesgo de perforación, y puede ocurrir en caso de que la ulceración sobrepase el plano muscular. La reparación esofágica comienza aproximadamente al décimo día tras la ingesta, con depósitos de colágeno. La retracción de la escara comienza en la tercera semana y puede continuar durante varios meses, dando lugar a la formación de estenosis y acortamiento del segmento afectado[4].
No solo afecta al calibre del esófago, sino que también lo hace sobre su funcionalidad. Así puede ocurrir una disfunción del esfínter esofágico inferior disminuyendo su tono y conducir a un aumento del reflujo gastroesofágico que condiciona un aumento del daño tisular que contribuye a la formación de estenosis. De hecho, el reflujo gastroesofágico se postula como un factor condicionante de los casos de estenosis refractarias a las dilataciones esofágicas secuenciales[5].
Es necesaria una correcta actuación ante toda sospecha de ingestión de cáustico, siendo primordial una correcta anamnesis para conocer el volumen ingerido, el tipo de sustancia y el tiempo transcurrido desde su ingesta, así como la intención de la misma. En el manejo inicial del paciente es fundamental mantenerlo en dieta absoluta, asegurando la vía aérea y realizando un estricto control hemodinámico. Está contraindicado provocar el vómito por aumentar el daño mucoso y empeorar el pronóstico.
La sintomatología clínica de la ingesta de cáusticos es muy variable; desde pacientes asintomáticos u oligoasintomáticos, hasta casos graves con múltiples afectaciones. La presentación clínica no siempre se correlaciona con la gravedad de las lesiones. El contacto del cáustico con la orofaringe produce quemazón, hipersalivación y sialorrea, pudiendo aparecer exudados blanquecinos y úlceras en la exploración física. La afectación esofágica puede provocar disfagia, odinofagia, pirosis y dolor torácico; o dolor epigástrico, náuseas, vómitos y hematemesis en caso de afectación gástrica. Si se afecta el sistema respiratorio puede aparecer tos, estridor, ronquera o disnea. La perforación suele producirse en las dos primeras semanas y hay que sospecharla en caso de un deterioro del estado clínico del paciente con signos de mediastinitis o peritonitis.
Como pruebas complementarias inmediatas es preciso realizar una analítica sanguínea con gasometría, así como radiografía simple de tórax y abdomen. La correlación entre los parámetros de laboratorio y la severidad del daño es pobre. La leucocitosis (>20.000/mm3), la PCR elevada, la edad y la presencia de úlcera esofágica han sido considerados predictores de mortalidad[6].
En caso de baja sospecha clínica de perforación es suficiente con la realización de una radiografía simple de tórax y abdomen para descartar perforación esofágica o gástrica. Sin embargo, en caso de sospecha clínica alta, es conveniente la realización de una TC, ya que esta técnica es más sensible para detectar perforación en una fase temprana, y predice de forma más precoz que la endoscopia, el grado de lesión transmural[7].
La endoscopia digestiva alta es la técnica principal para el diagnóstico, ya que nos permite conocer la extensión y gravedad de las lesiones, siendo la clasificación de Zargar de valor pronóstico (Tabla 1). Debe realizarse entre las 24-48 horas tras la ingestión del cáustico, y nunca antes de las 6 horas de la ingesta para no infraestimar las lesiones. La endoscopia realizada posteriormente a las 48 horas de la ingesta puede incrementar el riesgo de perforación.
La endoscopia está contraindicada en sospecha de perforación, inestabilidad hemodinámica, distrés respiratorio e intenso edema orofaríngeo o de glotis. Así mismo, la endoscopia podría evitarse en pacientes con ingestión accidental, con escaso volumen ingerido y/o álcali débil o ácido en baja concentración, que se encuentren asintomáticos y sean colaboradores, pudiéndoles explicar los síntomas de alarma[8].
El grado I y IIa de la clasificación de Zargar son consideradas como lesiones leves, mientras que las úlceras profundas o circunferenciales (Zargar IIb) o con áreas de necrosis (Zargar III) son consideradas lesiones graves y los pacientes tienen criterio de ingreso hospitalario, ya que tienen mayor riesgo de estenosis esofágica y una alta morbimortalidad. El 13,9% de los pacientes de nuestra serie sufrieron lesiones graves, siendo todos ellos hospitalizados.
La incidencia de estenosis esofágica puede llegar a ser del 71 y 100% en los grados IIb y III de Zargar, respectivamente. Normalmente las estenosis se desarrollan en las primeras ocho semanas tras la ingesta en el 80% de los pacientes, pero puede ocurrir desde la tercera semana tras la exposición hasta un año después[9]. La estenosis gástrica se produce en torno al 40% de los pacientes con afectación del estómago, y suele ocurrir en torno a la quinta-sexta semana de la exposición, manifestándose con síntomas como saciedad precoz, disminución de peso o vómitos de retención.
El fundamento teórico para la administración de corticoides, es que estos reducen la inflamación, el tejido de granulación y la formación de fibrosis. Sin embargo, su uso como protocolo es controvertido, ya que podría aumentar el riesgo de infección. Algunos estudios en modelos animales y un reciente estudio aleatorizado han demostrado que el uso de corticoides a alta dosis y corto periodo de tiempo en pacientes con lesiones IIb o III puede disminuir el daño esofágico y la necesidad de dilataciones esofágicas posteriores sin morbilidad asociada al uso de esteroides[10]-[11]. Sin embargo, dos metaanálisis realizados no encontraron ningún beneficio en la administración de esteroides sistémicos para prevenir estenosis en pacientes con ingesta de cáusticos[12], [13]. Por tanto, el uso de corticoides debe individualizarse, aceptándose su uso en lesiones IIb o mayores. En nuestra serie solamente 4 pacientes (9,3%) recibió corticoides sistémicos, teniendo 3 de ellos lesiones graves.
El uso de antibióticos de manera generalizada no está indicado. Se recomienda su empleo en lesiones grado III por el riesgo de desarrollar microabscesos en la pared esofágica; en las infecciones respiratorias; en caso de sospecha de perforación[14]; en pacientes que reciben tratamiento con corticoides[15]; y como profilaxis durante las dilataciones esofágicas ya que ha sido descrito un caso de formación de absceso cerebral como complicación de dilataciones repetidas[16]. Tres de nuestros pacientes (6,9%) recibieron antibioterapia intravenosa, todos ellos con lesiones graves.
Otras estrategias terapéuticas que se han propuesto para la prevención de estenosis son la colocación de sonda nasogástrica o stent intraluminal, el uso de mitomicina C tópica y otras terapias experimentales como el empleo de 5-fluoruracilo[17], antioxidantes[18], fosfatidilcolina[19], octeótrido, interferón alfa2b o citoquinas[20]. Ninguno de estos métodos ha sido claramente efectivo como profilaxis de la aparición de complicaciones, por lo que es clave el manejo precoz de las estenosis cáusticas.
Una vez pasada la fase aguda, es importante valorar si se han producido estenosis en el tracto digestivo alto, por lo que se recomienda realizar una endoscopia digestiva alta o un estudio baritado a las dos semanas del alta hospitalaria. Aunque si la evolución es favorable, no suele ser una práctica sistematizada, en nuestra serie solo 4 pacientes (9,3% pacientes) fueron sometidos a endoscopia de revisión tras el proceso agudo.
Las estenosis cáusticas suelen ser más largas, fibróticas e irregulares que el resto de estenosis benignas, y con mayor tasa de refractariedad y complicaciones. Es fundamental la dilatación precoz (se postula antes de la sexta semana) ya que el manejo tardío está normalmente asociado con mayor fibrosis de la pared esofágica y depósito colágeno, siendo más compleja la realización de la dilatación, relacionándose con mayor riesgo de perforación esofágica y de recurrencia de estenosis[22].
El tratamiento de elección de la estenosis es la dilatación endoscópica, no estando establecido el intervalo de las sesiones, variando entre una sesión cada una o tres semanas, siendo necesarias al menos tres o cuatro sesiones para obtener buenos resultados. Otro método para tratar la estenosis es la implantación de un stent metálico recubierto, con el riesgo de migración y formación de estenosis en los extremos que conllevan estos stent. Una alternativa a los stent metálicos recubiertos serían los stent biodegradables, que ofrecen un efecto de dilatación prolongado durante semanas, sin precisar su extracción endoscópica y con bajo riesgo de migración al no estar cubiertas[23]. En caso de fracaso del tratamiento endoscópico habría que considerar la cirugía.
Se ha propuesto el uso local de sustancias con efecto antiinflamatorio en las estenosis para bajar la tasa de recurrencias. Entre otras se han empleado el acetato de triamcinolona o mitomicina C tópica. El acetato de triamcinolona es un corticoide sintético que aplicado en inyección intralesional tras la dilatación retarda la cicatrización; sin embargo, los resultados en la literatura son contradictorios[24]-[25]. La mitomicina C es una antraciclina con propiedades antineoplásicas y antiproliferativas que inhibe la síntesis proteica y de ADN, inhibiendo la proliferación de los fibroblastos y la síntesis de colágeno. Su uso en forma tópica ha reducido el número de dilataciones en pacientes con estenosis esofágicas de difícil control[26].
Los pacientes con estenosis cáusticas tienen mayor riesgo (1.000 - 3.000 veces superior) que la población general de padecer neoplasias esofágicas como complicación tardía de la ingesta de cáustico, tanto de adenocarcinoma como de carcinoma escamoso. La incidencia de neoplasia esofágica en estos casos recogida en la literatura es del 2% al 30%. Por ello es importante realizar vigilancia con endoscopias periódicas cada uno o tres años a partir de los quince o veinte años de la ingesta del cáustico[27].
Conclusiones
La ingesta de cáusticos es una patología a tener en cuenta y es preciso conocer su manejo tanto inicial en el ámbito de urgencias como posterior y a largo plazo, ya que los pacientes con lesiones graves tienen alto riesgo de estenosis y desarrollo de neoplasia esofágica. En la serie de pacientes de nuestro estudio la mayoría de pacientes no presentaron lesiones o éstas fueron leves; no ha sido necesario emplear tratamiento endoscópico ni quirúrgico y todos han evolucionado favorablemente con manejo médico. En nuestro medio es frecuente la ingestión de cáustico con intención autolítica, casi la mitad de la cohorte, siendo estos pacientes más jóvenes y en su mayoría mujeres, en comparación con los de ingesta accidental. Destacar el papel de la endoscopia digestiva alta, cuya realización nos permite obtener la gravedad y extensión de las lesiones por la clasificación de Zargar y en función de ello tomar una actitud sobre el manejo del paciente.