Caso Clínico
Mujer de 35 años diagnosticada previamente de enfermedad de Crohn, con clasificación de Montreal A2,L2,B2 al momento del diagnóstico, en seguimiento en consultas durante 15 años y en tratamiento con mesalazina.
Tras presentar episodios de dolor abdominal compatibles con cólicos biliares de repetición, se inició estudio, siendo diagnosticada de colelitiasis y realizándose colecistectomía laparoscópica.
Al año de la intervención presentó episodio de dolor en hipocondrio derecho, vómitos y fiebre.
Ante dicho cuadro se realizó diagnóstico diferencial entre patología de la vía biliar en paciente colecistectomizada y afectación digestiva alta por enfermedad de Crohn.
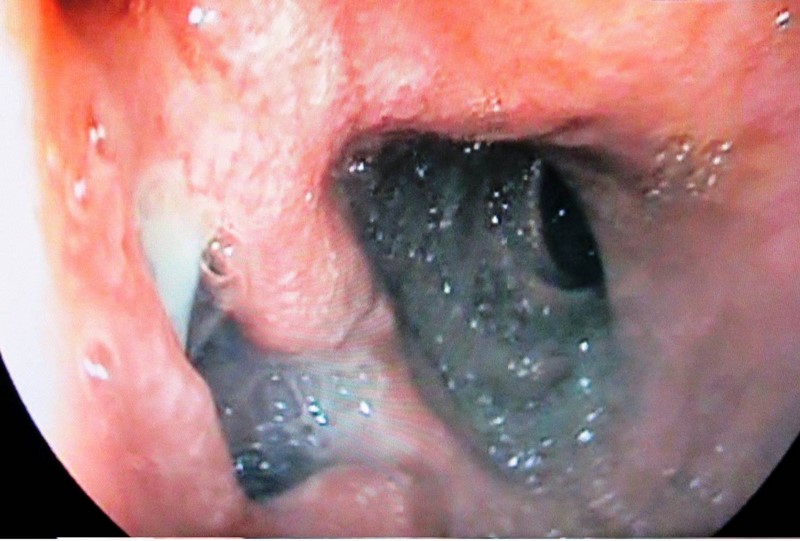
Se indicó una endoscopia oral que apreció deformidad píloro-bulbar con úlceras mucosas, dilatación de la luz y estenosis a nivel de rodilla-segunda porción duodenal. Así mismo un pequeño orificio que expulsaba bilis proximal a la estenosis (Figura 1) y una litiasis biliar sobre la mucosa de unos 8 mm que había sido expulsada espontáneamente. Al no poder sobrepasar la zona estenótica, no fue posible identificar si el orificio que expulsaba bilis era la papila deformada por la inflamación o una fístula biliar secundaria al proceso inflamatorio.
Figura 1
Endoscopia digestiva alta: se observa segunda porción duodenal con una estenosis y lateralización que impedía el paso del endoscopio y que requirió de dilataciones. Proximal a la estenosis, un orificio del que sale bilis que posteriormente se identificó con la papila, deformada por el proceso inflamatorio.
Una colangio-RNM identificó una coledocolitiasis, por lo que ambas sospechas diagnósticas fueron confirmadas: coledocolitiasis residual en paciente colecistectomizada y afectación alta por enfermedad de Crohn.
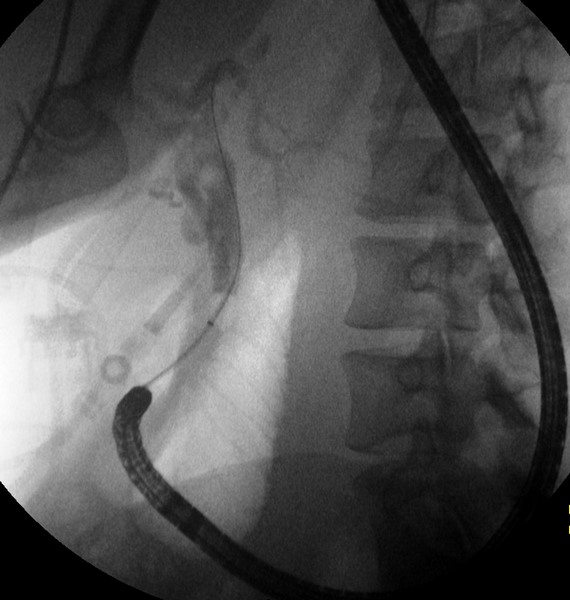
Mediante endoscopio de visión frontal se procedió a dilatación con balón de 12-13 y 15 mm en dos sesiones, consiguiendo el paso por la estenosis. Dada la morfología que presentaba, también con endoscopio frontal se introdujo contraste por el orificio descrito, apreciando que se rellenaba el árbol biliar, dibujándose el colédoco con litiasis en su interior (Figura 2) y descartándose que se tratara de una fístula.
Figura 2
CPRE: Mediante endoscopion de visión frontal se rellena de contraste el orificio duodenal, dibujándose la vía biliar y apreciando un defecto de replección en colédoco, correspondiente con una coledocolitiasis.
Posteriormente y dada la imposibilidad de trabajar en la zona deformada con duodenoscopio de visión lateral, se procedió a esfinteroplastia y a extracción de litiasis, también con endoscopio de visión frontal.
El tratamiento posterior con corticoides y azatioprina contribuyó a que dos años después la paciente se encuentre asintomática y no haya vuelto a presentar clínica obstructiva de TDS ni episodios de coledocolitiasis.
Discusión
La afectación de TDS en la EC (L4) ocurre en más de un 50% de los casos si se realiza exploración ad hoc de dicho tramo[1]. Dicha afectación puede englobar el área papilar y producir deformidad de la misma. También la enfermedad litiásica biliar ha sido descrita con más frecuencia en la EC[2].
El manejo endoscópico de las estenosis de TDS accesible a endoscopia en la enfermedad de Crohn, es aceptado como de primera elección[3], quedando en un segundo plano los procedimientos quirúrgicos.
La extracción de litiasis coledociana mediante endoscopios de visión frontal es muy infrecuente pero se ha descrito en pacientes con alteraciones anatómicas postquirúrgicas como la Y de Roux[4].
La peculiaridad de nuestro caso consiste en el uso de un endoscopio frontal no sólo para la dilatación de una estenosis de TDS (que permitió el diagnóstico diferencial entre una fístula biliodigestiva y la papila duodenal) sino, lo que es más infrecuente, para la extracción de coledocolitiasis no por alteraciones postquirúrgicas, sino por alteraciones secundarias al proceso inflamatorio.