CORRESPONDENCIA
Patricia Ruiz Cuesta
C/ José Maria Martorell, nº 40, piso 2º3
Córdoba
Tfno: 617732593
patriciaruizcuesta@hotmail.com
Introducción
El tratamiento de la EII se basa en el empleo secuencial de una serie de fármacos y medidas terapéuticas. Los esteroides ocupan un lugar central en dicho tratamiento, tanto que las situaciones de refractariedad y dependencia a estos definen situaciones específicas. En este contexto, los inmunosupresores tiopurínicos (Azatioprina y Mercaptopurina) son los fármacos de elección. Sin embargo, el 20% de los pacientes presentan EA a los mismos y hasta un 30% de pacientes son refractarios a dicho tratamiento[1]. En estos casos, otras alternativas terapéuticas han mostrado su eficacia para inducir y mantener la remisión en pacientes con enfermedad de Crohn (EC) y colitis ulcerosa (CU) tales como las terapias biológicas (Infliximab y Adalimumab en pacientes con EC, e Infliximab en CU) y la granulocitoaféreis en determinadas situaciones clínicas en pacientes con CU[2-4]. No obstante, existe otro fármaco inmunosupresor que puede ocupar un papel importante en esta situación como es el Metotrexate (MTX).
Desde que, en 1989, Kozarek[5] apuntara la posibilidad de que MTX pudiera ser de utilidad en la EII refractaria, se ha evaluado la eficacia de dicho fármaco sobretodo en la inducción de la remisión y su mantenimiento en la EC. Son tres los estudios[6]-[8] que existen a este respecto pero en todos ellos el número de pacientes evaluado ha sido pequeño y la dosis y vía de administración diferente, lo que hace que sean estudios poco homogéneos y no comparables entre sí. El papel de MTX en la CU ha sido menos estudiado y con resultados mucho menos esperanzadores[9].
En cuanto a la seguridad del MTX, hay datos al respecto en otros grupos de población en los que se utiliza dicho fármaco, como la artritis reumatoide[10], [11] y la psoriasis[12], [13] pero estos tampoco son comparables, ya que la dosis y vía de administración utilizada en algunos casos puede ser diferente a la empleada en los pacientes con EII. Existen algunos datos sobre la seguridad de este fármaco en la EII pero son escasos y controvertidos[14], [15]. Sin embargo, es este hecho el que limita fundamentalmente su uso a pesar de su bajo coste.
Se puede deducir de estos hechos que la dosis y vía de administración influyen en la variabilidad de los resultados. Por este motivo, el objetivo del presente estudio ha sido analizar la eficacia y seguridad del MTX en un grupo homogéneo (en cuanto a la dosis, vía de administración y tiempo de tratamiento de inducción con MTX) de pacientes con EII, evaluando su eficacia y aparición de EA de interés.
Pacientes y métodos
Diseño del estudio
Se trata de un estudio retrospectivo y observacional en el que participaron pacientes procedentes de un solo centro.
Pacientes
Se identificaron para este estudio todos los pacientes con EC y CU de la base de datos local ENEIDA que habían sido tratados con MTX por indicación de su EII (periodo inclusión: julio 2000-marzo 2010). Posteriormente se revisaron las historias clínicas de estos pacientes. En total, se incluyeron 46 pacientes (41% con CU y 59% con EC) que habían recibido tratamiento de inducción con MTX a dosis de 25 mg/semana por vía parenteral (intramuscular o subcutánea) durante al menos 12 semanas. Los pacientes que obtuvieron respuesta continuaron con dosis de mantenimiento de 10-15 mg/semana por vía parenteral. Se excluyen del estudio aquellos pacientes tratados con dosis inferiores o vía de administración oral. Tampoco se incluyeron pacientes tratados con MTX como tratamiento concomitante a fármacos biológicos, tratados con MTX por enfermedad fistulizante o recurrencia postquirúrgica. De todos ellos, se recogieron datos epidemiológicos y clínicos de la EII, de su curso evolutivo, de los tratamientos requeridos, de su eficacia y seguridad.
Según la clasificación de Montreal[16], la extensión de la EC se definió como ileal, cólica, ileocólica o gastrointestinal alta y como proctitis ulcerosa, colitis distal (hasta ángulo esplénico) o colitis extensa (proximal a ángulo esplénico) para la CU. El patrón evolutivo[17] de la EC se definió como inflamatorio, estenosante o fistulizante. En la EC, se tuvo en cuenta la presencia o no de enfermedad perianal.
Asimismo, se consideró si los pacientes habían presentado o no manifestaciones extraintestinales; si tenían factores de riesgo para padecer la enfermedad como presencia de antecedentes familiares, apendicectomía o tabaquismo (se consideró fumador activo al paciente con un consumo de 7 o más cigarrillos por semana y exfumador, al que dejó de fumar al menos seis meses antes de su inclusión en el estudio) y la existencia de comorbilidad asociada.
Se recogió la indicación del tratamiento con MTX. Las posibles indicaciones fueron: corticodependencia, corticorrefractariedad, intolerancia o efectos adversos (EA) a tiopurinas, refractariedad a tiopurinas, intolerancia o EA a fármacos biológicos y refractariedad a los mismos.
Todos los pacientes recibieron ácido fólico durante el tratamiento a dosis de 5 mg semanales con el fin de disminuir la severidad de los EA gastrointestinales y su toxicidad, sin disminuir la biodisponibilidad del fármaco ni su eficacia[18].
La actividad de la enfermedad al inicio del tratamiento con MTX fue catalogada como leve, moderada o grave según la percepción del médico responsable del paciente basándose en una combinación de manifestaciones clínicas, resultados de laboratorio, técnicas de imagen y parámetros endoscópicos (incluida la histopatología).
Se evaluó la eficacia a corto plazo (<16 semanas) y largo plazo (> 16 semanas) así como la aparición de EA de interés que obligaron a la suspensión del fármaco. La eficacia a corto plazo se definió como remisión (<3-4 deposiciones diarias, sin productos patológicos y sin necesidad de tratamiento con esteroides en un plazo de al menos tres meses) o respuesta (mejoría clínica significativa con disminución del número de deposiciones entre 4-6 diarias, con escasa emisión de sangre pero sin llegar a alcanzar la remisión). La eficacia a largo plazo se evaluó en función de la ausencia de recidiva clínica significativa (RCS) a lo largo del seguimiento (definida como la presencia de nuevo brote con necesidad de esteroides y desarrollo de corticodependencia o recidiva grave con necesidad de otros tratamientos médicos o cirugía).
En todos los pacientes que habían recibido tratamiento con MTX se evaluó si habían presentado EA de interés durante el tratamiento que obligasen a la suspensión del fármaco (intolerancia digestiva, hepatotoxicidad, mielotoxicidad, infección, hipertensión arterial, insuficiencia renal, cáncer…), el tiempo en el que éstos habían aparecido y cuál había sido la actitud adoptada (reducción de dosis, interrupción temporal hasta la resolución…). Se calculó la incidencia acumulada (IA), la tasa de incidencia (TI), la distribución y la cronología de la aparición de efectos adversos (EA) de interés.
Resultados
Características clínicas
Se revisaron 46 pacientes (Tabla 1): 19 (41%) con CU y 27 (59%) con EC. En ambos grupos el sexo predominante fue el masculino (74% de hombres en CU y 59% en EC). La edad media al diagnóstico de los pacientes con CU fue de 51 años (edad mínima 29 y máxima 82 años) y de 43 años en los pacientes con EC (edad mínima 24 y máxima 64 años). El 53% de los pacientes con CU tenían una colitis extensa y el 59% de los pacientes con EC tenía una enfermedad ileocólica. Un 22% de los pacientes con EC presentaron afectación del tubo digestivo alto. Hasta en un 44% de los pacientes con EC tenían asociada enfermedad perianal. El 21% y 30% de los pacientes con CU y EC respectivamente, presentaron manifestaciones extraintestinales, siendo las más frecuente en los dos grupos las articulares (50%). El 16% de los pacientes con CU tenían antecedentes familiares de EII en comparación con el 7% de los pacientes con EC. El 53% de los pacientes con CU eran no fumadores y un 47% exfumadores (ningún paciente era fumador), mientras que el 33% de los pacientes con EC eran fumadores, 11% no fumadores y un 56%, exfumadores. El 10.5% y 18,5% de los pacientes con CU y EC respectivamente, estaban apendicectomizados. Un 47% de los pacientes con CU presentaban comorbilidad asociada (siendo la patología más frecuente la diabetes mellitus tipo II, seguida de hipertensión arterial y dislipemia) y en el caso de EC un 22% de los pacientes tenían otra patología asociada (la más frecuente en este grupo fue la hipertensión arterial).
Tabla 1
Características de los pacientes incluidos en el estudio.
Tratamientos recibidos previamente a la administración de mtx
Casi todos los pacientes recibieron previamente al tratamiento con MTX corticoides sistémicos (100% en el caso de CU y 96% en el caso de EC). De los pacientes que recibieron corticoides, un gran porcentaje habían desarrollado corticodependencia (84% en CU y 96% en EC). Un 21% y 7% de los pacientes con CU y EC respectivamente, presentaron corticorrefractariedad. El 37% y 18,5% de los pacientes con CU y EC habían recibido previamente tratamiento con fármacos biológicos. El 100% de los pacientes recibió fármacos tiopurínicos con anterioridad al tratamiento con MTX (Tabla 2).
Tabla 2
Tratamientos recibidos previamente a tratamiento con MTX.
|
CU N=19 (41%) |
EC N=27 (59%) | |
|
CORTICOIDES |
100% |
96% |
|
CORTICODEPENDENCIA |
84% |
96% |
|
CORTICORREFRACTARIEDAD |
21% |
7% |
|
TIOPURINAS |
100% |
100% |
|
BIOLÓGICOS |
36.8% |
18.5% |
El índice de actividad al inicio del tratamiento con MTX fue en el caso de la CU, leve en un 47% de los casos, moderado en otro 47% y grave en el 6% de los pacientes mientras que en el caso del la EC fue leve en el 74% y moderado en el 26% de los casos (ningún paciente con EC tenía un índice de actividad grave al inicio de tratamiento). Alrededor de un 70% de los pacientes tanto con CU como con EC estaban tomando corticoides al inicio del tratamiento con MTX (CU: la dosis media de corticoides fue de 47,86 mg/día con rango 5-200; EC: la dosis media de corticoides fue de 18.53 mg/día con rango 3-50). Todos los pacientes que recibieron MTX, excepto dos, tomaron ácido fólico concomitantemente. En los dos grupos, la indicación más frecuente de tratamiento con MTX fue la corticodependencia e intolerancia o efectos adversos a tiopurinas (79% y 92% en CU y EC respectivamente, seguido por la corticorrefractariedad e intolerancia o efectos adversos en el 10,5% de los casos en la CU y por corticodependencia y refractariedad a fármacos biológicos en el 4% de los pacientes con EC).
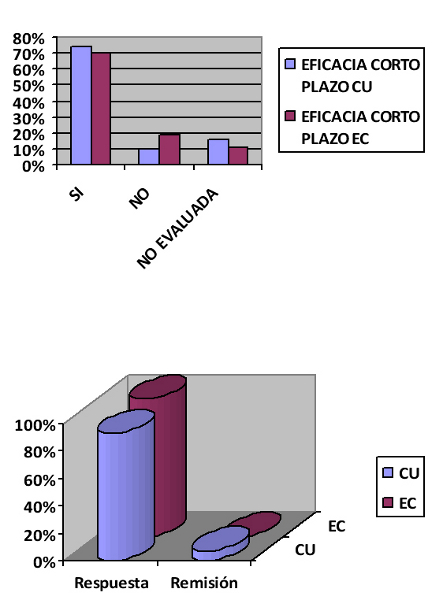
Eficacia a corto plazo (Figura 1)
En la CU, el 74% de los pacientes presentaron eficacia a corto plazo, de los cuáles el 93% tuvieron respuesta al tratamiento con MTX y tan solo un 7% presentaron remisión completa de la enfermedad con dicho tratamiento. En un 16% de los pacientes no se evaluó la eficacia por pérdida del seguimiento del paciente, y el 10% restante no presentaron eficacia a corto plazo. De este 10%, la mitad de los pacientes requirieron tratamiento con biológicos y la otra mitad precisó cirugía.
En el caso de la EC, el 70% de los pacientes tuvieron eficacia a corto plazo y todos en todos ellos hubo respuesta pero ninguno logró alcanzar la remisión; un 19% no presentó eficacia y en un 11% no se evaluó. El 100% de los pacientes en los que el tratamiento no fue eficaz, requirieron cirugía.
Eficacia a largo plazo
En la CU, el 71% de los pacientes no presentó RCS mientras que en 29% sí la presentó con una mediana de tiempo de 9 meses (rango 1-19). El tiempo medio de tratamiento con MTX fue de 13,53 meses (rango 2-60). En todos los casos la RCS se trató de una recidiva grave que requirió en el 50% de los pacientes tratamiento con fármacos biológicos (Infliximab o Adalimumab) y en el otro 50%, otras alternativas terapéuticas como ciclosporina, granuloacitoaféresis o cirugía.
En la EC, el 14% de los pacientes presentó una RCS con una mediana de tiempo de 8 meses (rango 2-15), mientras que el 86% restante no la presentó. Del 14% que presentó recidiva, en el 100% de los casos se trató de una recidiva grave que requirió cirugía.
Ninguna de las variables evaluadas (edad, sexo, tipo de EII, tiempo de evolución de la enfermedad, antecedentes familiares, hábito tabáquico, apendicectomía, etilismo, presencia de enfermedades asociadas ni la indicación del MTX) se asociaron a mayor eficacia del tratamiento con este fármaco.
Seguridad
El 32% y el 26% de los pacientes con CU y EC respectivamente, presentaron EA de interés que obligaron a la suspensión del fármaco. La incidencia acumulada de EA fue del 28%, con una tasa de incidencia del 5% paciente/año. La mediana de tiempo de tratamiento fue de 11 meses (rango 2-60). La mediana de aparición de EA desde el inicio del tratamiento fue de 3 meses. Más de la mitad (61%) acontecieron en los seis primeros meses. Los EA más frecuentes fueron hepatotoxicidad (43%), intolerancia digestiva (37%) y mielotoxicidad (13%). Ningún paciente presentó durante el periodo de tratamiento infección ni cáncer. En la CU, el 84% de los pacientes que presentaron EA suspendieron el tratamiento con MTX. El 16% restante de los pacientes con CU que no suspendieron el tratamiento en un principio, disminuyeron la dosis del mismo pero finalmente se retiró por la persistencia de EA. En el caso de la EC, el 100% de los pacientes suspendieron el tratamiento.
Ni la edad, sexo, tipo de EII, tiempo de evolución de la enfermedad, antecedentes familiares, hábito tabáquico, apendicectomía, etilismo, presencia de enfermedades asociadas ni la indicación del MTX se asociaron a mayor seguridad del tratamiento con MTX (Tabla 3). Tan solo el antecedente de corticorefractariedad se asoció a un mayor riesgo de aparición de EA (69% vs 30%, p=0,045).
Tabla 3
Variables asociadas a la aparición de EA.
Discusión
El MTX es un análogo del dihidrofolato que a dosis altas bloquea la formación de tetrahidrofolato, lo cual inhibe la síntesis de novo de purinas y pirimidinas. A dosis bajas se une a diversos receptores de las células inmunológicas, mediando los efectos antiinflamatorios que posee el fármaco[19] y que lo han convertido en tratamiento de elección en enfermedades como la psoriasis y la artritis reumatoide. Por lo tanto, no es extraño que el MTX también forme parte del arsenal terapéutico de la EII.
En los pacientes con EII, su eficacia se ha evaluado sobretodo en EC. Hasta la fecha se han publicado tres estudios aleatorizados controlados con placebo que han evaluado dicha eficacia en la inducción a la remisión de la EC[6]-[8]. El estudio más amplio[6], incluye a 141 pacientes corticodependientes que se aleatorizaron para recibir 25 mg/semana de MTX por vía intramuscular o placebo. A las 16 semanas de tratamiento, el 39% de los pacientes tratados con MTX habían entrado en remisión (Crohn´s Disease Activity Index <150 + supresión total de esteroides) de la enfermedad frente al 19% de los tratados con placebo (p=0,025). En nuestro estudio, al igual que en el referido anteriormente, se trató a los pacientes con 25 mg semanales de MTX administrados por vía parenteral y se evaluó la eficacia a las 16 semanas. El 70% de los pacientes con EC presentó respuesta en este periodo de tiempo, pero ninguno de ellos alcanzó la remisión completa de la enfermedad. Quizás estas diferencias entre ambos estudios sean debidas a que los criterios para definir respuesta o remisión fueron más estrictos y a que la indicación del tratamiento con MTX fue diferente, ya que la mayoría de los pacientes tratados lo fueron por presentar corticodependencia, intolerancia o EA a tiopurinas e incluso alguno de los pacientes había recibido previamente fármacos biológicos. El hecho de que ningún paciente alcanzara la remisión en este periodo de tiempo, podría explicarse porque el MTX es un fármaco de acción más lenta, por lo cual necesitaríamos más tiempo para evaluar su eficacia. Los otros dos estudios[7], [8] no llegaron a demostrar un efecto significativo, aunque es de destacar que el número de pacientes y la dosis utilizada fueron inferiores. Posteriormente se han publicado diversas experiencias no controladas en las que la eficacia terapéutica de MTX en la EC oscila entre el 35 y 85%[20]-[23].
El papel del MTX en la CU ha sido menos estudiado y con resultados mucho menos esperanzadores. En el único estudio controlado con placebo de que se dispone[9], se aleatorizó a 67 pacientes con CU refractaria a tratamiento con corticoides y/o inmunosupresores para ser tratados con 12,5 mg/semana de MTX o bien con placebo por vía oral durante 9 meses, sin que se pudieran registrar diferencias significativas en la remisión (evaluada a las 4 semanas) de la enfermedad en ambos grupos. En nuestro estudio, el 74% de los pacientes presentó respuesta a corto plazo y tan solo un 7% alcanzó la remisión. En una revisión sistemática de la literatura (Medline, Embase y Web of Science) publicada en 2010[24] se identifican 12 estudios retrospectivos de series de casos realizados hasta la fecha de la eficacia del MTX en CU. Casi todos los estudios, evalúan la eficacia del fármaco en un periodo de tiempo de al menos 6 meses por lo que tenemos pocos datos de la eficacia del mismo a corto plazo. En la mayoría de estos estudios, existe una respuesta al tratamiento en un rango que oscila entre el 30 y el 80% cuando el MTX es aplicado por vía parenteral y a dosis entre 20-25 mg/semana. En todos los estudios publicados hasta el momento se incluye a un número muy pequeño de pacientes tratados con dosis y vía de administración variables y, además, se evalúa la eficacia en diferentes periodos de tiempo, por lo que no se pueden extraer de aquí conclusiones fiables.
En cuanto al tratamiento de mantenimiento de la remisión en la EC está indicado en aquellos pacientes que hayan alcanzado la remisión con éste fármaco. El único estudio controlado con placebo[25] del que disponemos, incluye a 76 pacientes (en los cuáles la remisión había sido inducida con 25 mg/semana de MTX por vía intramuscular durante 16-24 semanas) que se aleatorizaron para seguir con MTX a dosis de 15 mg/semana o placebo durante 40 semanas. El 65% de los pacientes que continuaron con MTX permanecieron en remisión frente a un 39% de los pacientes del grupo placebo. Con posterioridad, se han publicado series no controladas[21], [26], en las cuáles la tasa de remisión al año oscila en torno al 60%. En todos estos estudios, los pacientes habían alcanzado la remisión con MTX, lo cual puede llevar a un sesgo ya que se puede sobreestimar su eficacia real como tratamiento de mantenimiento en la EC. En nuestro caso, los pacientes que presentaron eficacia a corto plazo con este fármaco (aunque no hubiesen logrado la remisión) continuaron con dosis de mantenimiento de 10-15 mg/semana vía parenteral. En el caso de la CU no existen estudios sobre el mantenimiento de la remisión con dicho fármaco.
La mayoría de estudios que existen en cuanto a la seguridad del MTX se asocian sobre todo al tratamiento con este fármaco en otras enfermedades como la artritis reumatoide[10], [11] y la psoriasis[12], [13]. Es cierto, que en estas enfermedades se utilizan otras dosis y vías de administración a las utilizadas en el caso de la EII. En uno de los estudios que evalúa la seguridad de dicho fármaco en EII[14], se llega a la conclusión que la frecuencia y gravedad de los EA relaciones con el MTX en la EII es relativamente pequeño, requiriendo la suspensión del mismo solo en el 10% de los casos. Los más frecuentes son los gastrointestinales (náuseas, vómitos, diarrea, dolor abdominal…). Otros efectos adversos son la elevación de enzimas hepáticas, efectos sobre el sistema nervioso central, desarrollo de infecciones, cefalea o pneumonitis (Tabla 4).
Tabla 4
Efectos adversos detectados en los estudios controlados
sobre el uso de Metotrexate en la EII (n=465).
Dado el carácter antifólico del MTX, se aconseja la administración concomitante de ácido fólico con el objetivo de reducir la toxicidad del fármaco. Aunque no hay datos específicos al respecto en la EII, se han llevado a cabo diversos estudios controlados, en pacientes con artritis reumatoide. Una revisión sistemática y un metaanálisis de éstos indican que la mejor estrategia es el uso de ácido fólico a dosis no superiores a 10 mg/semana[18].
Una complicación que preocupa particularmente en el uso de MTX a largo plazo es la posibilidad de desarrollar fibrosis o cirrosis hepática. En un metaanálisis que incluye 15 estudios[27] sobre la hepatotoxicidad del MTX en pacientes con artritis reumatoide o artritis psoriasica (n=636), la probabilidad de desarrollar hepatotoxicidad, según los criterios de Roenigk (Tabla 5) aumentaba con la dosis acumulada del fármaco y en los pacientes consumidores de alcohol (>100 gramos semanales). La probabilidad de desarrollar lesión histológica grave (Roenigk IIIB o IV) fue del 5 y el 20% en los consumidores de <100 g y >100 g de etanol semanales, respectivamente. Por todo esto, se requiere durante el tratamiento con éste fármaco, vigilancia clínica del paciente tras inicio del tratamiento, al mes, 2 meses y entre los 2-4 meses además de control de la función hepática y renal.
Tabla 5
Criterios de Roenigk para la hepatotoxicidad inducida por Metotrexate.
En nuestro estudio, alrededor de un 30% de los pacientes presentaron EA que obligaron a la suspensión del fármaco, el más frecuente de ellos la hepatotoxicidad (43%) seguido de la intolerancia digestiva (37%). Ningún paciente desarrolló durante el tratamiento infección ni cáncer.
Hasta el momento, no existen estudios que hayan evaluado factores predictivos de aparición de EA. En el nuestro, no se han podido identificar variables asociadas a mayor riesgo de aparición de EA, aunque, es posible que los pacientes con una evolución más tórpida y antecedentes de corticorefractariedad, puedan presentar mayor riesgo en la aparición de dichos EA, quizás porque sean pacientes más graves y con una peor evolución de la enfermedad.
No hay que despreciar el potencial teratógeno incuestionable del MTX. Por ello, todos los pacientes, tanto varones como mujeres, en edad fértil deben usar un método anticonceptivo eficaz mientras estén usando el fármaco, que se aconseja suspender en los pacientes con deseos de descendencia, al menos 3 meses antes de la concepción[8].
Conclusiones
Como conclusiones, podemos deducir que el tratamiento con MTX en nuestro estudio, se ha mostrado como una alternativa válida para inducir la respuesta a corto plazo tanto en pacientes con EC como CU corticodependientes e intolerantes o con EA las tiopurinas. La eficacia a largo plazo, ha sido aceptable ya que un gran porcentaje de los pacientes no ha presentado RCS tras el inicio del tratamiento con MTX. Aún a pesar de estos resultados y de su bajo coste, sigue siendo una alternativa controvertida fundamentalmente por su toxicidad. Se trata de un estudio retrospectivo y en el cuál se ha incluido a un número pequeño de pacientes, lo cual puede conllevar sesgos y es probable que falten algunos datos que pudieran ser de interés, por lo que se necesitaría incluir a un mayor número de pacientes y realizar nuevos estudios para poder obtener resultados estadísticamente significativos.

 Descargar número completo
Descargar número completo Download full issue
Download full issue