CORRESPONDENCIA
Francisco López Bernal
c/Benidorm nº 8 ,2º,5
41001 Sevilla
Telf: 954 22 50 13
fralober121074@hotmail.com
Caso clínico
Mujer de 82 años con antecedentes de hipertensión arterial en tratamiento y artrosis a la que se realiza, en el estudio diagnóstico de un cuadro de hematoquecia, enema opaco de forma programada. Durante el estudio la paciente desarrolla un cuadro de intenso dolor perineal y abdominal acompañado de síntomas vegetativos y náuseas, por lo que es llevada a la sala de observación quirúrgica. A su llegada, se encuentra estable hemodinámicamente y sin sensación de enfermedad, con una exploración que muestra dolor selectivo en fosa ilíaca izquierda sin peritonismo y un tacto rectal que es doloroso a punta de dedo con crepitación a la presión mucosa en toda la circunferencia accesible.
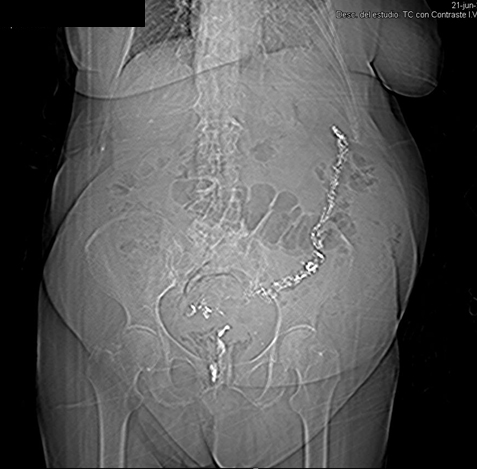
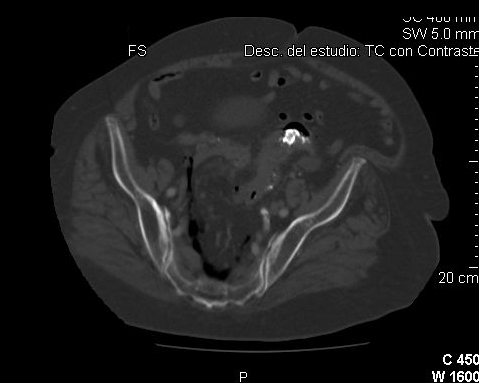
Revisado en radiología el enema opaco, se observó una imagen de gas en todo el espacio mesorrectal secundaria a una perforación rectal derecha y un segmento de colon sigmoide estenótico de unos 3 cm, alcanzando el bario el ángulo esplénico del colon (Figura 1). Seguidamente se realizó una tomografía computerizada (TC) en la que se apreciaron signos de diverticulitis no complicada y gas extramural que rodeaba a toda la ampolla rectal con proyección ascendente hasta la grasa retroperitoneal sigmoidea sin abscesos ni líquido libre (Figura 2). La situación clínica de la paciente fue mandatoria y optamos por un tratamiento conservador con Amoxicilina-Clavulánico intravenoso y dieta líquida. Con buena evolución, fue alta en el 4º día de ingreso por mejoría clínica y radiológica, habiendo desaparecido la mayor parte del aire extraluminal en la TC de control.
Discusión
La primera perforación rectal yatrógena tras la realización de una enema opaco fue publicada por Himmelman en 1932[1]; posteriormente, en 1936, Thomas describió los cambios micro y macroscópicos de peritonitis asociada a la extravasación de bario a la cavidad abdominal[2]. Aunque su incidencia es muy baja, del 0.02-0.23%, es una complicación potencialmente grave y asocia una mortalidad estimada en torno al 50%. El mecanismo de producción conjuga el efecto mecánico-traumático de la sonda con punta rígida y balón hinchable con el sustrato de una pared rectal anómala, ya sea por degeneración asociada a la edad o por patología subyacente (enfermedad inflamatoria intestinal, enfermedad fistulosa, colitis isquémica, diverticulitis…). La cara anterior del recto por encima de la línea dentada es la localización más frecuentemente lacerada y perforada[3].
El diagnóstico de perforación rectal es normalmente sugerido por el radiólogo y el espectro clínico manifestado por el paciente puede ser muy amplio, desde dolor pélvico o sangrado poco llamativos a un cuadro diferido de sepsis fulminante; los síntomas son más evidentes en aquellos casos en los que la perforación es transmural completa que en aquellos en los que el daño es intramural limitado. Peterson clasificó, con interés diagnóstico, pronóstico y terapéutico, las perforaciones rectales tras enema opaca en 5 grupos: I) localizadas en el canal anal por debajo del plano de los elevadores; II) perforaciones incompletas; III) perforaciones al retroperitoneo; IV) perforaciones transmurales a una víscera adyacente; y, V) perforaciones a cavidad libre. En nuestro caso se trató de una perforación tipo III de Peterson con extravasación de contraste limitada al espacio perirrectal, aunque por el mecanismo de insuflación del balón se produjo una disección por retroneumoperitoneo ascendente izquierdo[4].
La cirugía urgente sólo se indica en las perforaciones tipo IV y V de Peterson (aunque se han descrito casos de tipo V con colon bien preparado que se solucionaron sin cirugía) y suele consistir, según el estado general del paciente, en una resección anterior del recto-sigma y una colostomía terminal tipo Hartmann o bien, en ocasiones, un simple drenaje y una colostomía de diversión. La mayoría de los casos tipo I y II, por el contrario, se solucionan de forma exitosa con tratamiento conservador (antibioterapia de amplio espectro, medidas de soporte y reposo digestivo) y la mayor variabilidad se centra en los pacientes tipo III; solamente en lo casos con gran extravasación de bario, asociación de colecciones retroperitoneales no drenables o afectación del estado general se indica la cirugía urgente[5], [6]. En casos como el nuestro, con mínima extravasación y buen estado general de la paciente, se debe optar por apurar las opciones del manejo no quirúrgico.

 Descargar número completo
Descargar número completo Download full issue
Download full issue